ICL・IPCL(眼内コンタクトレンズ)手術
 WEBマガジン"Women's Health"にて「憧れの裸眼に! 眼内コンタクトレンズ『ICL』が気になる」と題して松本医師の座談会が掲載されました。
WEBマガジン"Women's Health"にて「憧れの裸眼に! 眼内コンタクトレンズ『ICL』が気になる」と題して松本医師の座談会が掲載されました。
記事内容はこちら → Women's Health
 2023年9月25日発売のForbesJAPAN 11月号「高度な執刀技術が求められる眼内コンタクトレンズICLについて」にて、松本玲医師が取材を受けました!
2023年9月25日発売のForbesJAPAN 11月号「高度な執刀技術が求められる眼内コンタクトレンズICLについて」にて、松本玲医師が取材を受けました!
記事内容はこちら → Forbes JAPAN BrandVoice Studio
 2022年3月16日発売の雑誌an・an「最先端の暮らし」特集「最先端の視力矯正、眼内コンタクトレンズ手術」にて、吉田達彌医師と新見浩司理事長が取材を受けました!
2022年3月16日発売の雑誌an・an「最先端の暮らし」特集「最先端の視力矯正、眼内コンタクトレンズ手術」にて、吉田達彌医師と新見浩司理事長が取材を受けました!
記事内容はこちら → Medical DOC:「anan」Medical Care Research
ICL・IPCL手術について
ICL・IPCL(眼内コンタクトレンズ)
ICL・IPCL手術は、眼球内に有水晶体眼内レンズ(フェイクキックIOL)を移植して近視・乱視を矯正する治療法です。当グループでは「ICL(Implantable Collamer Lens)」と「IPCL(Implantable Phakic Contact Lens)」の2種類の有水晶体眼内レンズを取り扱っています。IPCLには老眼対応可能な遠近両用の多焦点タイプのレンズがあります。
- レーシックに比べて光学的特性に優れており、より良好な視機能が期待できる
- レーシックでは対応できない強度近視や角膜の薄い症例に対応できる
- レンズの摘出・交換により、度数の変化に対応でき、元の状態に戻すことも可能
などのメリットがあり、”よりプレミアムな屈折矯正手術”と位置づけられています。
ICLについて
 ICLはSTAAR 社によって開発された後房型の有水晶体眼内レンズです。1997年にヨーロッパCEマーク(安全性)を取得。2001年にはカナダ、2002年に韓国、2005年にはアメリカFDA、すでに75カ国で認可を受けており、全世界で200万件以上の実績があります。日本では2003年より治験が開始され、2010年2月に厚生労働省で認可されました。2014年には光学部中央に孔のあいたHole ICL(KS-AquaPORT®)の承認を得ました。
ICLはSTAAR 社によって開発された後房型の有水晶体眼内レンズです。1997年にヨーロッパCEマーク(安全性)を取得。2001年にはカナダ、2002年に韓国、2005年にはアメリカFDA、すでに75カ国で認可を受けており、全世界で200万件以上の実績があります。日本では2003年より治験が開始され、2010年2月に厚生労働省で認可されました。2014年には光学部中央に孔のあいたHole ICL(KS-AquaPORT®)の承認を得ました。
ICLはHEMAとコラーゲンの共重合体素材「コラマー(Collamer )」で作られています。「コラマー」は含有するコラーゲンにより、マイナス荷電を帯びており、タンパク質などの粒子が沈着せず、長期にわたって眼内で安定する、非常に生体適合性の良い素材です。≫ 詳細を見る

ICLエキスパートインストラクターが
在籍しています
松本医師は、日本国内に16人しかいない「ICLエキスパートインストラクター」です。(2025年10月時点)

ICLエキスパートインストラクターとは?
ICL手術には認定医制度が導入されていて、眼科医の中でも眼科専門医であり規定講座の受講や認定手術を経て、資格を付与された医師のみが手術を行うことができます。
ICLエキスパートインストラクターは、認定医、指導医の上位資格にあたり、国内の眼科医に対してICLの手術指導や立ち会いを行い、認定付与の最終判断を行う立場となります。
医療法人社団医新会には、松本医師のほかに3名のICL認定医が在籍しています。
IPCLについて
IPCLはEyeOL社から2014年に発売開始された新しい後房型の有水晶体眼内レンズです。
2017年にヨーロッパにてCEマーク(安全性)を取得。全世界40カ国以上で20万件以上の実績があります。日本では2015年より使用実績があります。
IPCLは「ハイブリット親水性アクリル」で作られています。ハイブリット素材を採用したことにより、タンパク質などの粒子が付着しにくく「エクセレントクリアーサーフェイス」という新しい技術により、コラマー素材よりもレンズの表面構造がスムーズでクリアなため、見え方の質が高いことが証明されています。眼内でレンズを安定して固定するため6つの支持部(ICLは4つ)をもつ構造をしており、さらに房水の循環を促進する7つのホール(ICLは1つのみ)が設置され、白内障や緑内障の発症予防に配慮され安全性を向上させています。
IPCLには40才以上の老眼用として多焦点IPCL(Presbyopic IPCL V2.0)もあります。
回折型3焦点構造で近方加入度数は+1.5D/0.8D、+2.0D/1.1D、+2.5D/1.3D、+3.0D/1.6D、+3.5D/1.8D(+1.0/0.55D、+4.0/2.1Dまでカスタムメイド可能)が選択できます。いずれも遠方に50%、近方に30%、中間に20%のエネルギーが配分されます。
多焦点レンズは光を配分する原理上、若干のコントラスト感度低下と暗所でのハログレアの発生がみられますが、単焦点レンズに比べて明視域が広くなるため、老眼鏡なしでの手元の見え方を大幅に改善することが可能です。多焦点IPCL(Presbyopic IPCL V2.0)は中央部から周辺部にステップ高が低くなる特殊構造により、回折型であるにもかかわらず光エネルギーロスが10%以下でハログレアの発生が最小限に抑えられています。
個々のライフスタイルにあわせて優位眼(利き目)に単焦点IPCL(もしくは裸眼)、非優位眼にのみ多焦点IPCLを挿入するという選択肢もあります。詳しくは担当医師にご相談ください。

Presbyopic IPCL V2の回折光学設計 - TRIFOCAL(3焦点構造)
手術方法
手術は点眼麻酔でおこない、片眼10分程度で終了します。
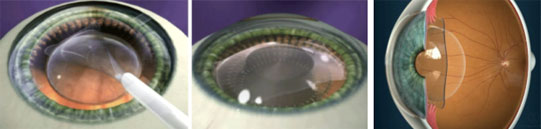
- 散瞳剤点眼で瞳孔を開き、点眼麻酔をおこなったのち、黒目と白目の境目に数ミリの創口を作成。
- 創口から小さく折りたたんだレンズを挿入して、虹彩と水晶体の間に固定。
- 切開創は糸で縫合することなく、眼内圧により自己閉鎖します。
- レンズは特別な手入れをしたり取り出したりする必要はなく、半永久的に眼内で安定します。
適応条件
- 適応条件
-
- 年齢21歳以上
- 術前等価球面度数6.0 D以上の近視
(慎重適応3D以上6D未満の中等度近視および15Dを超える強度近視) - 術前1年以上屈折が安定している
- 禁忌(手術ができない場合)
-
- 21歳未満の方
- 浅前房(2.8mm未満)および角膜内皮障害
- 妊娠中又は授乳中
- 目の病気のある方(白内障、緑内障、網膜疾患、虹彩/ぶどう膜炎、水晶体亜脱臼、偽落屑症候群など)
- 進行性円錐角膜
- 重篤な全身疾患をお持ちの方(重篤な糖尿病、膠原病など)
- コラーゲンに対する過敏症
- その他、全身的、眼科疾患を伴うこと等を理由として医師が不適当と判断した症例
※矯正視力が比較的良好で、かつ非進行性の軽度円錐角膜は慎重適応
レーシック、その他の手術方法との違い
ICL・IPCLの利点
- レーシックでは矯正できない強度近視や角膜の薄い方、円錐角膜や角膜拡張症のリスクが高い症例も、施術が可能
- ICL・IPCLは眼内へレンズを挿入する屈折矯正手術なので、角膜の厚みや形状の影響を受けません。
- 網膜像の倍率変化がほとんどみられない
- 眼鏡、コンタクトレンズ、レーシックでの近視矯正では、いずれも被写体側に近い方に凹レンズがあるため網膜投影が小さくなります。10Dの近視を矯正すると網膜像は眼鏡で約85%、コンタクトレンズやレーシックで97%に縮小しますが、ICL・IPCLでは網膜像の縮小がほとんどありません。
- 角膜反応の影響がなく、予測精度・安定性が良好。近視の戻りの心配もない
- レーシックでは約3%に術後の戻り等での再手術を行う場合がありますが、ICL・IPCLでは術後の屈折値が安定しており、戻りが出ることはほとんどありません。
- フラップ作成による角膜知覚低下がないため、ドライアイを生じにくい
- レーシックではフラップ作成による一過性の角膜知覚低下でドライアイを生じますが、ICL・IPCLではほとんど起こりません。
- レーシックでは角膜中央部の切除により形状が平坦化し、球面収差(細かなひずみ)が増加するが、ICL・IPCLでは収差は変わらずコントラスト感度も良好
- レーシックでは角膜を削ることにより、角膜形状が平坦化することで高次収差が増大します。ウェーブフロント照射技術の登場により高次収差の増加は以前よりは大幅に改善されましたが、高次収差の増大によるコントラスト感度の低下や、ハロ・グレアといった夜間視機能の低下が出やすいとされています。
- レンズを取り出して元の状態に戻すことができる(レーシックは角膜を削るので元に戻せない)
- レーシックでは偏心照射、角膜拡張症(ケラトエクタジア)、難治性イングロース(フラップ下への角膜上皮細胞迷入)といった合併症を引き起こした場合には視力回復が困難な場合があります。ICL・IPCLにみられる合併症はレンズを取り出すことで元に戻せるものが多く、白内障(水晶体混濁)が生じた場合でも白内障手術で視力回復できるなど、いずれの合併症もリカバリーしやすいことが知られています。
- 前房支持型の有水晶体眼内レンズ(フェイキックIOL)と違い、レンズの偏位や脱落を起こしにくい
- 前房虹彩支持型の有水晶体眼内レンズ(フェイキックIOL)の場合、虹彩の支持部が萎縮してレンズが外れることがあるが、ICL・IPCLの場合はレンズの偏位や位置ズレをおこしにくくなります。
ICL・IPCLの欠点
- 価格が高い
- 手術に高度な技術を要する
- 前房深度が2.8mm以下の場合、眼圧上昇のリスクがあるので、この手術ができない。眼軸長の長い強度近視眼では前房深度が深く適応となるが、軽度~中等度近視の場合は十分な前房深度がなく手術適応外となることが多い。(※軽度~中等度近視の場合はレーシックで角膜切削量が少なく収差も出にくいので、ICLやIPCLよりもレーシックの方が適している場合が多い)
- 術前検査でレンズのサイズや度数を決めるが、術後の状態によってサイズや度数を変更したレンズの入れ換え手術が必要となることがごく希に生じることがある。
- 乱視用レンズを挿入した場合に希に軸が回転して修正手術が必要になることがある。
手術のリスクと合併症
よくみられる一般的な症状
- 手術直後のかすみ・ぼやけ・まぶしさ・異物感・しみる感じ・充血
- 手術直後より視力改善は体感できますが、手術直後は散瞳剤で瞳孔が開いているので全体的にかすんだり、ぼやけたり、充血したりします。翌朝にはかなりスッキリ見えるようになります。充血や異物感が強めにでたり、術後炎症による角膜浮腫で霞みがでたりした場合も数日~1週間ぐらいまでの間に安定してきます。
- 結膜下出血
- 創口や白目の血管から出血して目が赤くなることがありますが、手術後1~2週間で自然に消失します。手術の結果や目への影響も心配ありません。
- 角膜内皮細胞の減少
- 通常の場合、手術時に平均で約3%の内皮細胞数減少が見られますが、その後は安定します。
- ハロ・グレア・光のにじみ
- レンズの構造上、日中も夜間も光がにじんだり、光の周囲がぼやけて見えたり、周囲に光が入って見えたりすることがあります。やや残る場合もありますが、しばらくすると気にならなくなる方がほとんどです。
- 老眼(老視) (※概ね40才以上の場合)
- 手術を受ける・受けないにかかわらず、40歳頃から加齢に伴う調節力の衰えにより「手元が見にくい」といった老眼の症状がではじめます。
その場合は近用眼鏡(老眼鏡)を適宜に使用する必要がありますが、老眼対策として多焦点タイプのIPCLがあります。若いうちに通常タイプのICL・IPCLを入れた場合にも、老眼世代になってから多焦点タイプのIPCLに入れ換えをおこなうことが可能です。
まれに起こる治療が必要な合併症
- 眼圧上昇/高眼圧
- 眼圧上昇がみられた場合、その程度によって降眼圧剤の点眼や内服を一時的に追加します。(発症率1%)
- レンズサイズの不適合、度数ずれ、位置ずれ
- レンズと水晶体の間隔が狭すぎたり(=Low Vault)、逆に広すぎたり(=High Vault)した場合、レンズが偏心固定した場合、軸が回転してしまった場合、手術後に過矯正あるいは低矯正となった場合などには、サイズや度数の違うレンズへの入れ替え、位置修正などの再手術が必要になることがあります。
- 術後眼内炎
- ごくまれに手術後の感染性眼内炎を発症したケースが報告されています(発症率0.02%以下)
もし発症した場合は抗生剤の内服や点滴、程度によっては前房洗浄やレンズ摘出をおこなうこともあります。 - 白内障(水晶体の混濁)
- 視力に影響しない程度のものであればそのまま経過観察をします。もし進行して視力障害を生じた場合はレンズを摘出して白内障手術をおこないます。
白内障は加齢とともに60~70 歳を過ぎると大多数の方にみられる病気です。もともと強度近視の人は、普通の人より10~20 年早く白内障になりやすいので、この手術をしなくても白内障になりやすいという面もあります。 - 26.5mm以上の長眼軸眼
- 目の長さが26.5mm以上の方で、30歳を過ぎても眼軸が延長し近視化することが10%程度報告されています。
対応可能な施設
※レイクリニックはICLのみ対応可能です。




